Senti una sensazione di fastidio, bruciore o prurito nella zona anale? Oppure avverti la presenza di una piccola protuberanza, simile a una nocciola, un’oliva o persino un mandarino, che talvolta rientra spontaneamente e altre no?
Questi possono essere sintomi della patologia emorroidaria. Scopri di cosa si tratta, quali sono le cause, i sintomi e le soluzioni disponibili per gestirla al meglio.
Il Dr. Giacomo Sarzo è uno specialista in chirurgia colorettale con elevata esperienza nel trattamento della patologia emorroidaria. Grazie alla sua approfondita competenza e all’adozione delle più avanzate tecniche minimamente invasive, il Dr. Sarzo offre ai suoi pazienti soluzioni efficaci, personalizzate e all’avanguardia, garantendo un approccio sicuro e mirato per il trattamento di questa condizione medica.
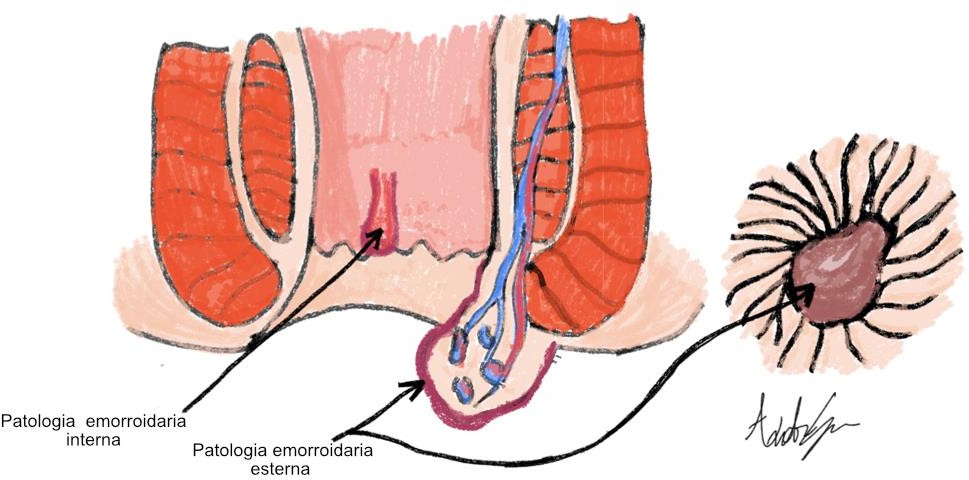
EMORROIDI: CHE COSA SONO
Le emorroidi sono dei cuscinetti normalmente presenti nel canale anale. All’interno di questi cuscinetti, ricoperti da mucosa, si trovano numerosi vasi sanguigni che si intrecciano formando dei plessi. La loro funzione è contribuire al meccanismo della continenza, gonfiandosi e sgonfiandosi in risposta al maggior o minor afflusso di sangue.
Quando questi cuscinetti perdono il loro tono o prolassano verso l’esterno, si sviluppa la patologia emorroidaria, causando i disturbi di cui abbiamo parlato sopra.
È una patologia frequente, colpisce il 4% della popolazione soprattutto tra i 45 e i 65 anni.
SINTOMI DELLA PATOLOGIA EMORROIDARIA
I disturbi avvertiti possono variare in base alla gravità e alla situazione individuale, ma includono:
- Sensazione di bruciore o prurito;
- Fastidio o dolore;
- Sensazione di un corpo estraneo perianale, che può essere delle dimensioni di una pallina/nocciola/oliva;
- Sanguinamento dall’ano (rettorragia).
Le complicanze sono rare, ma possono essere dovute a:
- Sanguinamento: sia esso acuto e profuso o cronico e lieve, con conseguente perdita di ferro e di globuli rossi;
- Trombosi avanzata con gangrena del rivestimento superficiale delle emorroidi che può causare dolore acuto o cronico.
CAUSE DELLE EMORROIDI
I meccanismi che portano alla patologia emorroidaria sono diversi, e possono includere:
A) Aumento della pressione addominale dovuto generalmente a:
- Stipsi (causa più frequente);
- Gravidanza;
- Disturbi del pavimento pelvico;
- Adenoma prostatico.
Questa condizione provoca una compressione dei vasi venosi tributari delle emorroidi e quindi una stasi venosa nel gavocciolo.
B) Debolezza vascolare o irritazione dei vasi, solitamente a causa di:
- Condizioni ereditarie: debolezza vascolare presente nei parenti stretti, tipica di soggetti che hanno le vene varicose o altre patologie dei vasi venosi;
- Assunzione di cibi molto speziati, caffè, alcool e fumo: questi alimenti causano infiammazioni/alterazioni della circolazione sanguigna, soprattutto in alcuni punti del nostro corpo, tra cui le emorroidi.
DIAGNOSI DELLA PATOLOGIA EMORROIDARIA
La visita per la diagnosi delle emorroidi si basa su una visita specialistica con il coloproctologo e sull’esecuzione di un’anoscopia, esame che consente di visualizzare l’interno del canale anale e osservare i cuscinetti emorroidari infiammati, comunemente chiamati gavoccioli.
In presenza di sanguinamento, è consigliata l’esecuzione di una colonscopia (soprattutto in caso di fattori di rischio, età avanzata, ecc..) per escludere l’origine del sanguinamento in altre sedi del tratto intestinale e quindi scartare altre condizioni come la diverticolosi.
A seconda della gravità, la patologia può essere classificata in 4 gradi:
| Grado | Condizione |
| I° Grado | Il gavocciolo è di piccole dimensioni e confinato all’interno del canale anale. |
| II° Grado | Il gavocciolo appare di discrete dimensioni e tende a scendere verso l’esterno (prolassare) durante la spinta, ma rientra nel canale anale spontaneamente. |
| III° Grado | Il gavocciolo tende a prolassare verso l’esterno (soprattutto durante la spinta o la defecazione) e rientra nel canale anale solo dopo riduzione manuale. |
| IV° Grado | Il gavocciolo è prolassato in modo persistente all’esterno e non può essere ridotto nel canale anale. |
TRATTAMENTO DELLE EMORROIDI DI I° E II°
Nel II° grado possono essere proposti i seguenti trattamenti ambulatoriali poco invasivi:
Legatura elastica: in ambulatorio, durante un’anoscopia, il gavocciolo viene “strangolato” con un elastico. Così facendo, si impedisce l’afflusso di sangue e l’emorroide diventa sclerotica e di piccole dimensioni.
Complicanze: sanguinamento che si autolimita, dolore in alcuni casi
Tasso di recidiva: elevato

Legatura elastica
Scleroterapia: in ambulatorio, viene iniettata una schiuma irritante (sclerosante) all’interno del gavocciolo emorroidario in modo da ridurre l’afflusso di sangue e causarne la parziale o totale obliterazione. La procedura viene eseguita soprattutto in caso di sanguinamento emorroidario.
Complicanze: raramente dolore, sanguinamento autolimitante
Tasso di recidiva: elevato

Scleroterapia
Terapia laser (HeLP): in sala operatoria, durante un’anestesia locale/spinale, viene eseguita una coagulazione laser del gavocciolo emorroidario.
Complicanze: raramente dolore, sanguinamento autolimitante
Tasso di recidiva: non trascurabile nei gradi avanzati (3°- 4° grado)
TRATTAMENTO DELLE EMORROIDI DI III° E IV°
Nel III° – IV° grado l’intervento si svolge solitamente in sala operatoria in regime di Day-hospital (dimissione nel pomeriggio dell’intervento) o con un ricovero di 1 notte in caso di fattori di rischio anestesiologico. Ecco le principali procedure:
Emorroidectomia sec Milligan Morgan: consiste nell’asportazione con l’uso di elettro-bisturi o strumenti ad alta energia (Ligasure, Thunderbeat, Ultracision…) dei gavoccioli emorroidari principali. Una volta era una tecnica gravata da un elevato dolore post- operatorio, oggi invece, sia per l’uso degli strumenti ad alta energia che per le migliori terapie antidolorifiche, non è più così.
Complicanze: dolore (molto ridotto rispetto al passato), sanguinamento post-operatorio, raramente stenosi anale e incontinenza fecale
Tasso di recidiva: molto basso

Emorroidectomia sec. Milligan Morgan
Emorroidectomia Ferguson: simile alla Milligan Morgan, consiste nell’asportazione del gavocciolo. A differenza della Milli Morgan, in questa procedura la ferita chirurgica viene chiusa in sede di escissione.
Complicanze: dolore (molto ridotto rispetto al passato), sanguinamento post-operatorio, molto raramente stenosi anale e incontinenza anale
Tasso di recidiva: basso
Mucoprolassectomia meccanica Longo: consiste nell’asportazione di un cilindro di mucosa rettale per via transanale mediante una suturatrice meccanica (PPH). Questo permette di “sollevare” verso l’alto il tessuto emorroidario, eliminando così il prolasso e migliorando la circolazione sanguigna nel gavocciolo. È una procedura particolarmente indicata nei pazienti con sindrome da defecazione ostruita, prolasso rettale e iposensibilità rettale (tolleranza di grandi volumi di feci all’interno dell’ampolla rettale).
Complicanze: raramente dolore cronico, sanguinamento post-operatorio, urgenza fecale post-operatoria (solitamente regredisce in alcuni mesi, ma a volte può persistere e diventare cronica)
Tasso di recidiva: basso

Prolassectomia mecanica sec. Longo
Dearterializzazione e mucopessia (THD): tecnica che consiste in due fasi. Nella prima sotto guida doppler vengono posti dei punti per chiudere i vasi che entrano nei gavoccioli emorroidari. Nella seconda fase, invece, viene eseguita una sospensione della mucosa portando il tessuto emorroidario verso l’alto mediante una sutura riassorbibile.
Complicanze: tenesmo post-operatorio, raro sanguinamento post-operatorio
Tasso di recidiva: basso

Deareterializzazione e mucosospensione
BIBLIOGRAFIA
- Altomare DF, Rinaldi M, La Torre F, Scardigno D, Roveran A, Canuti S, Morea G, Spazzafumo L. Red hot chili pepper and hemorrhoids: the explosion of a myth: results of a prospective, randomized, placebo-controlled, crossover trial. Dis Colon Rectum. 2006 Jul;49(7):1018-23.
- Davids, J.S., Ridolfi, T.J. (2022). Hemorrhoids. In: Steele, S.R., Hull, T.L., Hyman, N., Maykel, J.A., Read, T.E., Whitlow, C.B. (eds) The ASCRS Textbook of Colon and Rectal Surgery. Springer, Cham. https://doi.org/10.1007/978-3-030-66049-9_11
- Herold, A. (2017). Anorectal Abscess and Fistula. In: Herold, A., Lehur, PA., Matzel, K., O’Connell, P. (eds) Coloproctology. European Manual of Medicine. Springer, Berlin, Heidelberg. https://doi.org/10.1007/978-3-662-53210-2_6
- Kheng-Seong Ng, Melanie Holzgang, Christopher Young. Still a Case of “No Pain, No Gain”? An Updated and Critical Review of the Pathogenesis, Diagnosis, and Management Options for Hemorrhoids in 2020. Ann Coloproctol. 2020;36(3):133-147.
- Marti, MC. (1990). Hemorrhoids. In: Marti, MC., Givel, JC. (eds) Surgery of Anorectal Diseases. Springer, Berlin, Heidelberg.
Approfondimenti correlati
Se ti interessa saperne di più su altre patologie colonproctologiche, consulta i seguenti approfondimenti:
- Cancro del Colon: fattori di rischio e trattamenti disponibili.
- Cancro del Retto: diagnosi precoce e cure.
- Disturbi del Pavimento Pelvico: cause, sintomi e trattamenti.
- Diverticolosi: sintomi, complicanze e strategie di prevenzione.
- Ernie inguinali: quando è necessario l’intervento chirurgico.
- Ascessi e fistole anali: diagnosi e cure disponibili.
- Cisti pilonidale: cavità nella regione sacro-coccigea spesso soggetta a infezione.
- Nuovi trattamenti in proctologia: le tecniche più avanzate per la salute del tuo intestino.
