Considerando i 3 comparti separatamente: il prolasso anteriore è quello più frequentemente diffuso, in particolare due volte più frequente rispetto al comparto posteriore e tre volte rispetto a quello di apice vaginale. Gran parte delle donne presentano prolassi di più compartimenti contemporaneamente.
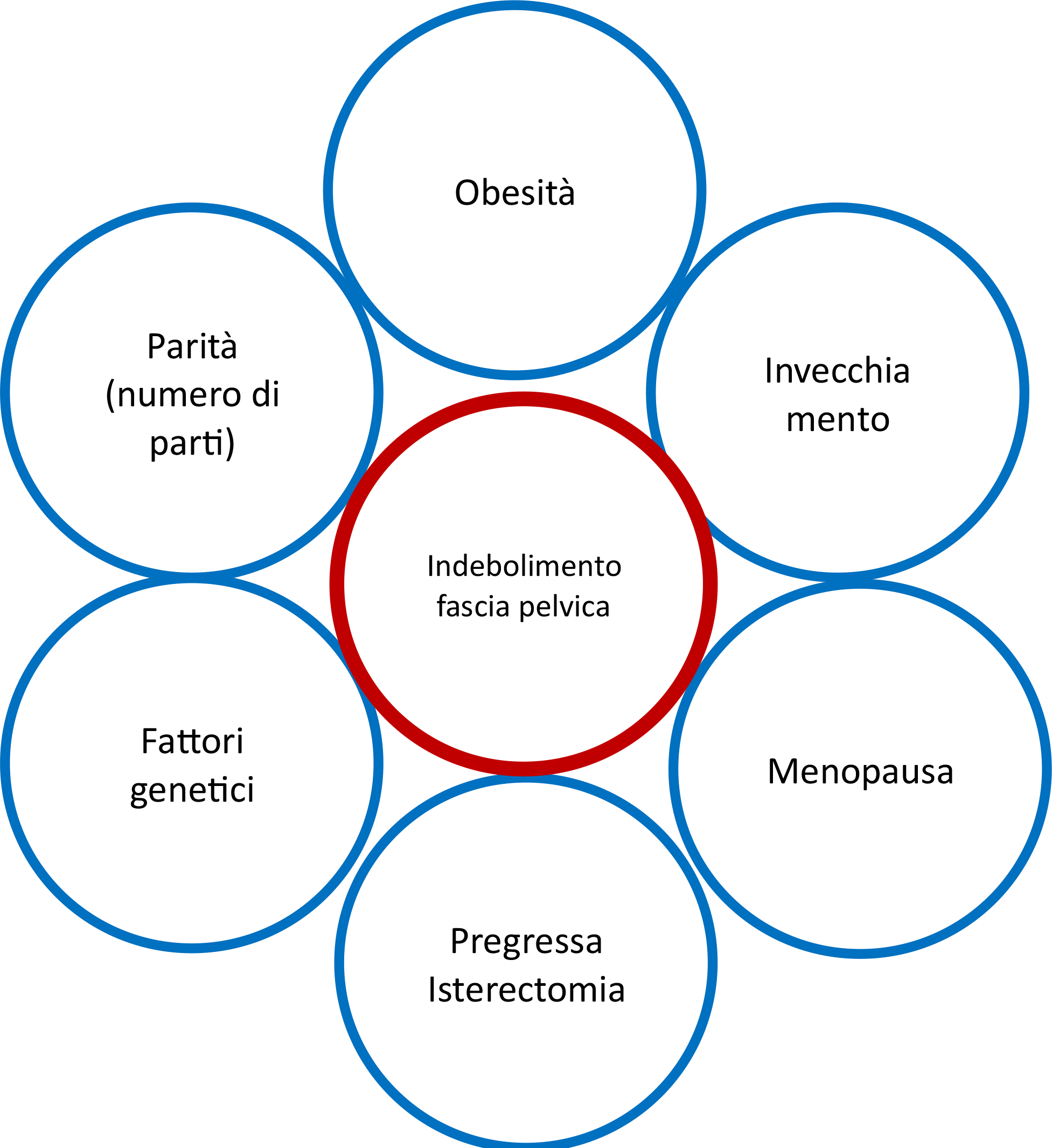
L’isterectomia è legata al prolasso della volta vaginale tra il 6-12%
L’età è l’altro fattore predisponente: tra le donne che presentano un prolasso sintomatico c’è un incremento drammatico all’aumentare dell’età e se tra i 20-29 anni coinvolge il 6% della popolazione femminile; tra i 50 e 59 anni ne sono affette il 31% e circa il 50% nelle donne con più di 80 anni. Con l’incremento della longevità e quindi un aumento di donne con più di 65 anni ci si aspetta che in futuro il POP divenga un vero problema sanitario. Si stima che nel 2050, la prevalenza delle donne che soffrono di POP sintomatico aumenterà al 46%, che tradotto vuol dire 5 milioni di individui.
Già oggi le donne con più di 80 anni hanno un rischio di essere sottoposte a chirurgia per la correzione di un prolasso del pavimento pelvico di circa il 6% e al rischio del 30% di un secondo intervento per una recidiva.
L’obesità: con questa condizione si ha un aumento della pressione intraaddominale, che favorische lo sfiancamento del pavimento pelvico. Comorbidità legate alla sindrome metabolica (es diabete) causano un deterioramento dei tessuti muscolo-scheletrici e la comparsa di neuropatie con conseguenze atrofia muscolare.
Fattori genetici: è noto la presenza di una familiarità per questa patologia. Le donne che hanno storia familiare positiva per la presenza di prolassi sintomatici sono due volte e mezza più a rischio di svilupparlo esse stesse.
Storia ostetrica: essere multipara predispone in modo importante allo sviluppo dei POP in particolare una donna primipara ha un rischio 4 volte superiore ad una nullipara, mentre una donna con storia di due gravidanze quel rischio ce l’ha 8 volte tanto. Il parto vaginale è un evento traumatico sia esso di tipo naturale od operativo e sottopone il diaframma pelvico ad una trazione che può dare origine a lesioni o sfiancamenti muscolari.
Menopausa: oltre che essere correlata con l’età la frequenza dei POP aumenta al calare del supporto ormonale estrogenico durante la menopausa. Gli estrogeni sono un fattore trofico per l’apparato miofasciale soprattutto della pelvi e nella menopausa si verifica un calo della loro concentrazione e dei recettori ormonali ad essi relati.